INFORTUNIO MUSCOLARE IN ATLETA AMATORIALE
Ogni atleta nella sua esperienza sportiva è incappato in problemi di origine muscolare, magari dopo uno scatto, dopo aver calciato, durante o alla fine di una corsa o a seguito di un eccessivo sforzo in palestra. Il dolore, solitamente, è il sintomo più evidente, di varia intensità, localizzato sul ventre muscolare o sul tendine, ma non solo, gonfiore, presenza di una zona arrossata o di un versamento. Più frequentemente sono colpiti gli arti inferiori, soprattutto coscia o polpaccio. In sport come il calcio sono all’ordine del giorno. Le variabili sono tante, e la domanda che ci si pone è sempre la solita. Quando posso tornare a fare sport? Cerchiamo di fare chiarezza.
ANATOMIA MUSCOLARE
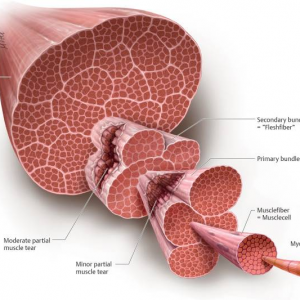
Iniziamo con il capire come è strutturato il nostro muscolo: è composto da numerose cellule, dette fibre muscolari, e da tessuto connettivo, entrambi ben organizzati. Le fibre muscolari sono cellule multinucleate, di forma allungata, lungo le quali si estendono miofibrille che a loro volta sono costituiti dai sarcomeri, ovvero le unità contrattili del muscolo. Il tessuto connettivo è composto da singole cellule, chiamate fibroblasti e ha la funzione di organizzare la struttura muscolare, di permettere lo scivolamento dei vari piani muscolari e di trasmettere la forza del muscolo alle ossa. Nel dettaglio possiamo trovare 3 livelli di tessuto connettivo: il primo, più interno, avvolgerà ogni singola fibra muscolare (endomisio); il secondo, avvolgerà più fibre muscolari, andando a formare dei fascicoli (epimisio); il terzo avvolgerà l’intero muscolo (perimisio).
FATTORI DI RISCHIO
• Età
• Grado di allenamento
• Fatica, che influisce sul controllo neuromuscolare dei muscoli colpiti, conseguente ad uno sforzo eccessivo e prolungato o ad una continua esposizione a competizioni.
• Debolezza muscolare o squilibri muscolari fra agonisti-antagonisti
• Flessibilità
• Patologie preesistenti
• Precoce ritorno alla competizione
• Fattori psicologici
CLASSIFICAZIONE
Gli infortuni muscolari nascono da 2 tipi di traumi:
• diretto, in cui una forza esterna agisce direttamente sul muscolo.
• indiretto, in cui è assente il contatto fra forza lesiva e muscolo, ma avviene per forze che si sviluppano all’interno del muscolo stesso.
I traumi diretti generano contusioni (ad esempio una ginocchiata di un avversario durante uno scontro di gioco), o vere e proprie lacerazioni (attraverso un mezzo appuntito o affilato).
I traumi indiretti, invece, generano disordini muscolari funzionali in cui non si hanno segni macroscopici di lesione muscolare agli esami strumentali (ecografia, risonanza magnetica), e lesione muscolare strutturale in cui, invece, sono presenti.
Una tabella semplifica la comprensione di questa classificazione:
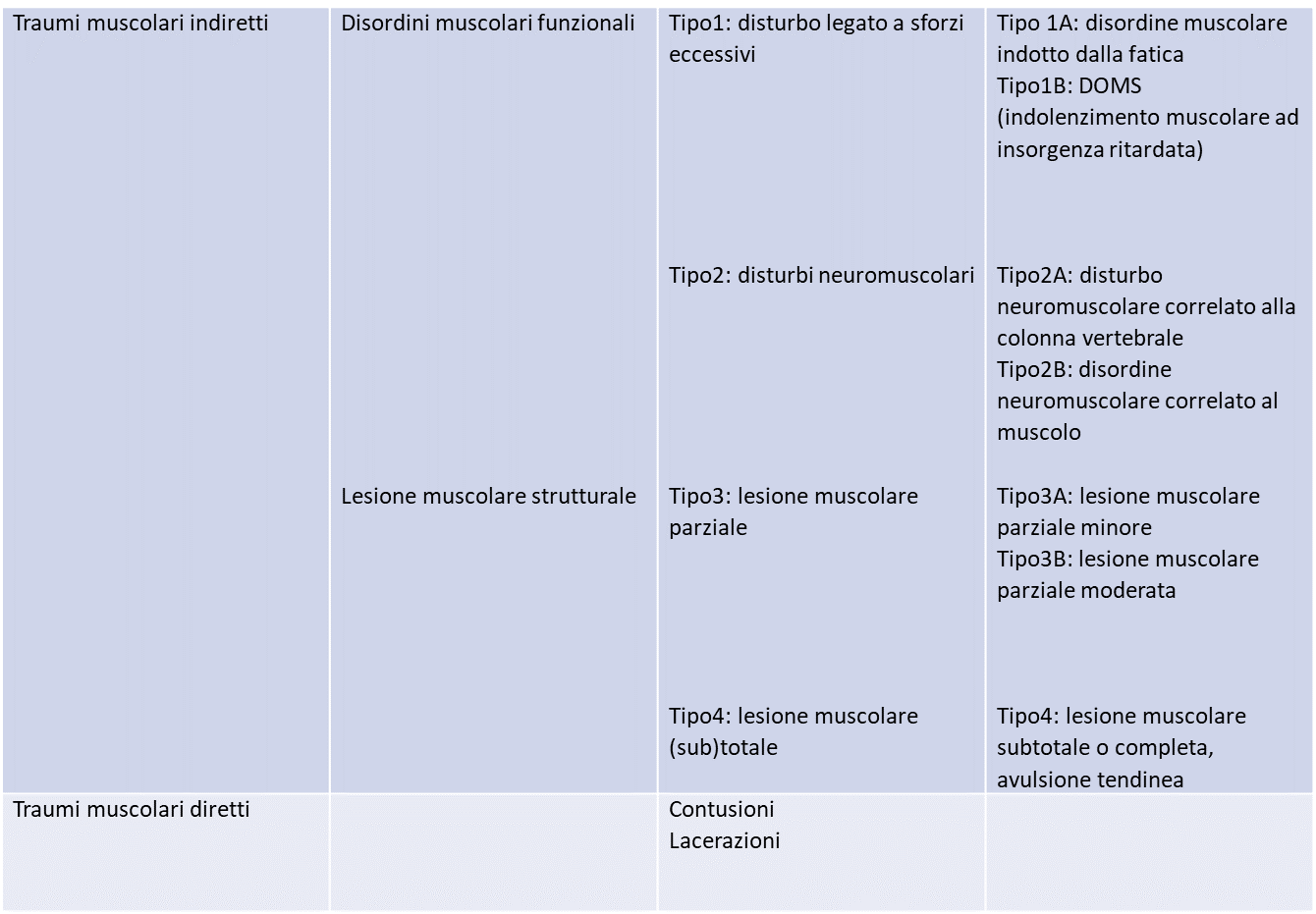
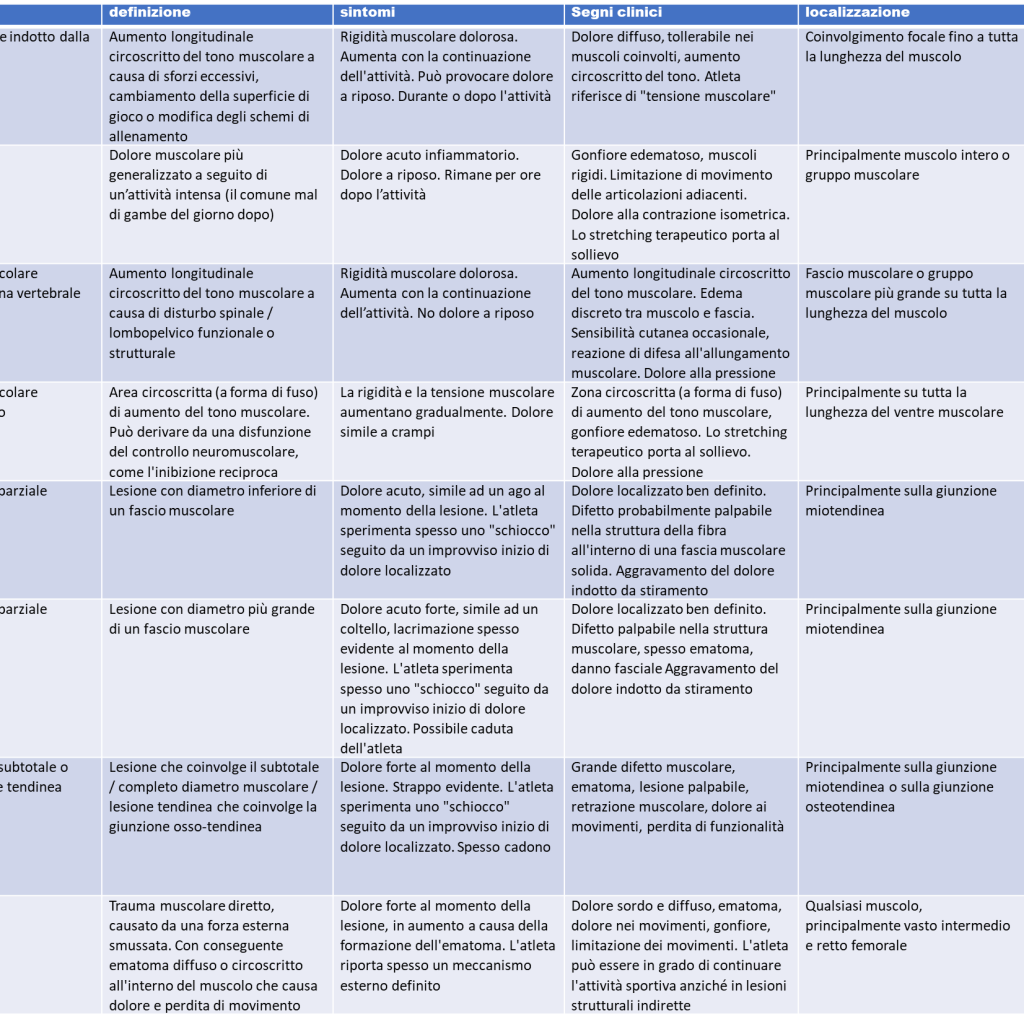
Nella seguente tabella è illustrato come ad ogni tipo di danno muscolare siano associati sintomi, segni clinici, localizzazione e risultati strumentali specifici che ci aiutano a comprenderne in maniera dettagliata le differenze e soprattutto a individuare più facilmente quello che rappresenta meglio il nostro caso.
DIAGNOSI
La diagnosi del tipo di danno muscolare procuratosi inizia, quindi, con un’approfondita raccolta di dati da parte del medico o fisioterapista riguardo le circostanze in cui è avvenuto l’infortunio, il tipo di sport praticato, precedenti problemi dell’atleta, sintomi e loro localizzazione. Segue un accurato esame clinico, attraverso ispezione e palpazione della zona interessata, cercando di rilevare la possibile rottura delle fibre, la presenza di edema o di rigidità muscolare, e attraverso la somministrazione di test funzionali. Gli esami strumentali ci aiutano soprattutto nel circoscrivere il sito del danno muscolare, a capirne le caratteristiche e a rilevare un eventuale coinvolgimento tendineo. Solitamente l’ecografia è l’esame più utilizzato in questi casi, anche se la risonanza magnetica è il più indicato per una maggior sensibilità, ma per ragione di costi, viene richiesto solo se si manifesta una discrepanza fra il referto ecografico e i segni clinici del paziente. Quindi è fondamentale un confronto fra il risultato dell’esame clinico con quello strumentale.
TRATTAMENTO
Disturbi legati a sforzi eccessivi (tipo 1A-1B)
In questo caso ci troviamo di fronte ad una condizione che si può risolvere in pochi giorni e prevede:
• Riduzione del carico di lavoro, individuando il carico ottimale, ovvero quello che permette di fare attività in sicurezza, senza aggravare la situazione attuale. Da qui la scelta di attività fisica alternativa a minor impatto per il distretto interessato
• Massaggio decontratturante
• Stretching muscolare
Disturbi neuromuscolari (tipo 2A-2B)
L’intervento non interesserà direttamente il muscolo coinvolto, può coinvolgere altri distretti anche lontani dalla zona in cui si sono manifestati i sintomi e va a ricercare una risposta del Sistema Nervoso Centrale:
• Tecniche manuali, attraverso mobilizzazioni o manipolazioni articolari e dei tessuti molli
• Propriocezione
• Esercizi per il controllo neuromuscolare
• Training della coordinazione
Lesioni muscolari strutturali
Prima di occuparci del trattamento, dobbiamo conoscere la patobiologia delle lesioni muscolari strutturali. Il muscolo, come la maggior parte dei tessuti del nostro corpo, attua dei processi di riparazione e non di rigenerazione come fa l’osso. Fra i due monconi della lesione si andrà a formare una cicatrice di composizione istologica diversa rispetto all’originale (fibrotica), attraverso un processo che è composto da 3 diverse fasi:
• Fase infiammatoria: caratterizzata dalla rottura e dalla conseguente necrosi delle miofibrille, dalla formazione di un ematoma tra i monconi muscolari rotti e dalla reazione infiammatoria cellulare
• Fase di rigenerazione: in cui si verifica la fagocitosi del tessuto necrotizzato, della rigenerazione delle miofibrille e della concomitante produzione di una cicatrice del tessuto connettivo, nonché della crescita capillare nella zona lesa
• Fase di rimodellamento: periodo durante il quale si verificano la maturazione delle miofibrille rigenerate, la contrazione e la riorganizzazione del tessuto cicatriziale e il recupero della capacità funzionale del muscolo.
Ad ogni di queste fasi corrisponde un preciso intervento riabilitativo.
Fase1:
• Protocollo P.O.L.I.C.E , ovvero Protezione della zona lesa, per facilitare la crescita capillare, ridurre le dimensioni dell’ematoma e della cicatrice fibrosa, che deve limitarsi ai primissimi giorni che seguono il trauma per evitare complicanze dell’immobilizzazione; da qui la necessità di determinare un Optimal Loading (carico ottimale), individuando un range di movimento in sicurezza; Ice (ghiaccio), la cui applicazione diminuisce l’ematoma e il processo infiammatorio, accelerando il processo di riparazione dei tessuti; Compressione per confinare l’ematoma nella zona di lesione; Elevazione per diminuire la pressione idrostatica e ridurre l’accumulo di liquido interstiziale.
• Mobilizzazione passiva
• Massaggio dei distretti vicini alla lesione
Fase 2:
• Stretching muscolare, inizialmente di durata di 10-15 secondi, aumentando con il passare dei giorni
• Contrazioni prima isometriche ed a seguire isotoniche concentriche
• Lavoro aerobico
• Propriocezione
Fase 3:
• Continua lo stretching muscolare con durata fino anche ad 1 minuto
• Esercizi di coordinazione
• Contrazioni eccentriche
• Massaggio diretto sulla zona lesionata
• Esercizi pliometrici
• Recupero dei gesti sport specifici
CONCLUSIONE
Abbiamo visto che l’iter riabilitativo è conseguente alla tipologia di infortunio muscolare e prevede una gradualità nella somministrazione di esercizi, ma ciò non porta alla conclusione del percorso di recupero. E’ importante che l’atleta imposti una progressione anche una volta terminato il lavoro di fisioterapia o palestra. Si entra nella fase di ritorno alla partecipazione: l’atleta rientra nel team, ma attraverso un allenamento differenziato. Segue la fase di ritorno alla competizione: l’atleta riprende a pieno regime la sua attività, non ancora al massimo della sua condizione. Ed infine il ritorno alla performance: l’atleta recupera pienamente il suo stato di forma fisico e psicologico, ritornando alla condizione precedente all’infortunio. Questo concetto è fondamentale, poiché abbiamo visto come un ritorno precoce alla competizione sia un fattore di rischio per lo sviluppo di una lesione muscolare o di una recidiva.
FONTE
Mueller-Wohlfahrt H-W, Haensel L, Mithoefer K, et al. Terminology and classification of muscle injuries in sport: the Munich consensus statement. Br J Sports Med. 2013;47:342–350.
Arnason A, Sigurdsson SB, Gudmundsson A, et al. Risk factors for injuries in football. Am J Sports Med 2004;32:5S–16S
Armfield DR, Kim DH, Towers JD, et al. Sports-related muscle injury in the lower extremity. Clin Sports Med 2006;25:803–42
A cura di:
Dr. Filippo Cantarini
- fisioterapista



